減緩膝關節置換手術後疼痛不適 必知護膝要訣
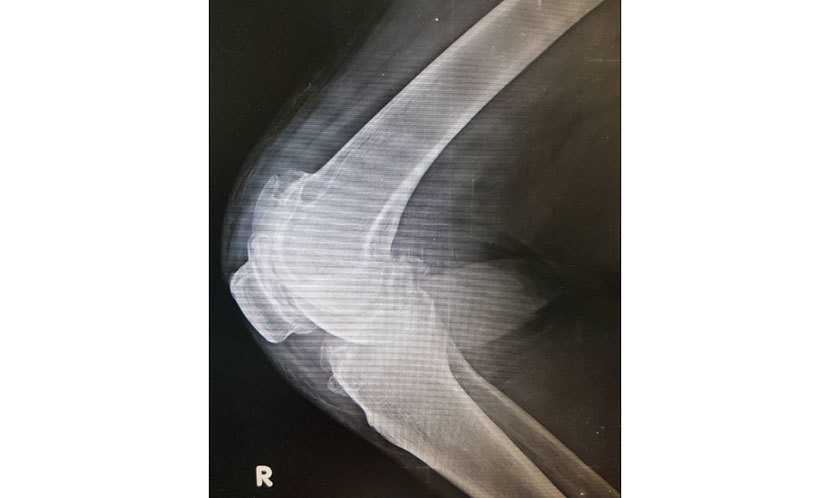
「我都換完膝關節了,為什麼走路還會痛?蛤……手術後還要做復健?」「 不是開完刀就好了?為什麼我的膝蓋還腫痛熱?」「為什麼醫師說我手術很成功,片子也很漂亮,我還是得拿拐杖走路?」 張伯伯拿著助行器,走進診間滿臉愁容! 許多長者寄望人工膝蓋關節置換手術後, 能夠疼痛完全改善,健步如飛。一旦發現術後還無法馬上正常行走,或是還有疼痛腫脹,常常很失望。 其實這些都是正常的過程,也需要復健治療處理,讓術後成果更佳! 現代人的平均壽命延長,支撐我們走路的膝蓋使用期也就越久,家中年長者在過往農業時代蹲跪姿勢特別多,常常又缺乏保護膝蓋的正確觀念,膝蓋軟骨的磨損增加,關節退化也就無法避免了。膝蓋退化性關節炎的治療通常會先給予口服藥物治療,關節針劑注射、復健治療(包括運動治療),而太嚴重的膝關節退化(如圖一)影響生活品質,此時就需要進行人工膝蓋關節置換手術了。 圖一 人工膝蓋關節置換術後的復健 分為術後住院期及返家復原期 術後住院期: 術後第1天:可在床上做股四頭肌的訓練: 平躺,膝蓋伸直往下壓,維持6~10秒鐘;做30下(如圖二) 這樣的動作可以防止肌肉萎縮,同時不會影響到關節內部穩定。 圖二 術後第2天:開始使用連續被動運動機器(CPM),角度約在30度,之後視情況每天增加10度。另外也可以自己在床上練習膝關節來回彎曲伸直的動作(維持腳跟在床上 ) 術後第3天:拿助行器下床活動(負重程度請依醫師指示),並繼續術後第一、二天的自主運動。 術後1週 : 大多可出院了,膝蓋可以彎曲目標應達90~100度。 而在這段術後期間,膝蓋常是又腫又熱,則可用冰敷方式來降低發炎與疼痛。 返家復原期: 術後4週內 : 前述運動加上膝關節彎曲/伸直活動都要持續進行,骨盆核心的肌力訓練也都可以開始進行(如圖三)。 圖三。側躺,將騰空的腳依順時針和逆時針方向,旋轉各五次就像在空中畫圓。身體(包括骨盆)垂直地面,不能晃動。 術後4~6周 : 可以開始輕微的阻力訓練(如圖四)。 圖四 術後8週 : 不再有明顯的腫脹發炎,可開始固定式腳踏車(由輕阻力開始),再逐步增加阻力訓練, 包括貼牆蹲馬步, 也可以利用溫水泳池,在其中水的浮力可減少膝蓋壓迫,水的阻力則提供肌力訓練。 若是復健進展良好,可能兩個月左右可不使用步行輔具。否則手術後三個月內仍應使用助行器(walker)幫助行走。 術後6個月: 可進行爬山、慢跑等運動,回復到正常生活。 別以為手術過後 馬上就能健步如飛 有些長輩在術前已有下列情況,導致術後恢復狀況不如預期或進程延後: 關節退化時程太久,已經合併明顯膝關節攣縮變形。因慢性膝蓋痛而長期活動量不足,導致雙下肢萎縮,背部核心肌群、心肺耐力也受影響。 而術後如果沒有依照醫師指示,適當使用助行器, 易導致膝蓋及下背痛。透過復健評估與治療,可紓解關節置換術後行走的不適, 而循序漸進的下肢肌肉耐力與核心肌力、心肺耐力訓練,能讓病人盡快回復到正常生活功能。 體重過重、腳型歪斜 膝關節退化原因多元 而另一邊尚未手術的膝蓋本身多已有退化, 畢竟「天然的尚好 !」 希望不要又走到換關節的宿命。應評估其生物力學,是否體重過重? 是否核心及下肢肌耐力不足? 是否腳型有問題,導致下樑不正上樑歪, 而加速膝蓋軟骨磨損。 這些部分可以採體重控制、加強肌力訓練、製作量身訂做鞋墊以矯正生物力學的軸線……等方式減輕膝蓋不正當受力。 而這些對策當然也都可以延長膝關節置換的使用期限! 其實,不僅是術後,更可以在術前就進行準備工作。術後肌肉萎縮是無法完全避免的,我們如果能在術前先行「存糧」,術後就仍可維持戰力。在術前先進行雙下肢肌力與核心訓練, 關節活動度還有改善空間的,盡力先行回復,如此將可以縮短膝關節置換後的復健時程,重拾「 與家人開心同遊」的夢想就不再是遙不可及了。 膝關節置換無論在術前或是術後, 復健專科醫師都能夠提供最好的諮詢與治療, 陪伴你走過這段復原之路,得到最好的術後成效! 而預防膝關節的退化,復健科醫師也會是你最好的「守門員」! (動作示範:宇泰復健科診所 陳聿琦治療師,攝影:黃鼎學) (本文作者為高雄宇泰復健科診所陳怡嘉醫師) 原文刊登於康健網站
ABCDE復健處方 讓肺癌術後復原快又好
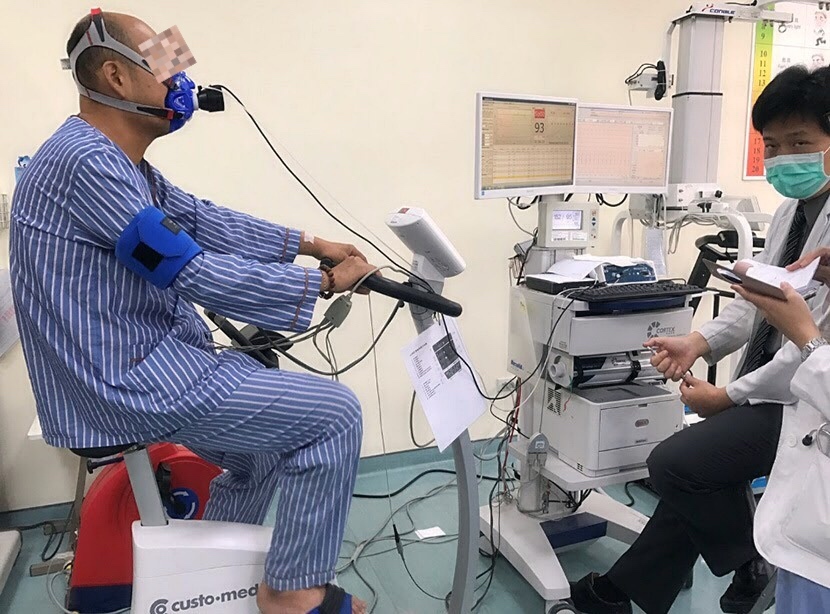
依據衛生福利部2017年統計結果,肺癌仍高居10大死亡癌症首位。現今肺癌每年新增約1萬3千多人,患者85%左右是非小細胞肺癌,其中8~9成是肺腺癌。目前以胸腔鏡手術當成肺癌的常規性手術,但必要時仍須進行傳統開胸手術。 然而,面對愈來愈多的肺癌病患,大多數病人術前、術後並沒有完整的復健介入,使得治療成果在生活品質上遠不如預期。 肺癌開刀後易喘? 傳統觀念是開刀後呼吸功能隨著切除肺葉大小而有不同程度下降,從5~60%都可能。然而,從最新的研究及國內已陸續跟進的臨床實務都證明,從手術前即接受心肺復健功能評估介入,並積極於住院期間接受整合性的心肺復健,對於手術期間住院天數減少、及提升心肺功能都有明顯效果。筆者的經驗中數百位接受復健病人術後的追蹤,大多數反而比起開刀前更好。 肺癌治療後病人容易咳嗽? 肺癌術後的咳嗽是常見問題,和肺癌的嚴重分期及開刀方式都沒相關,筆者的研究中也發現和術後運動能力沒相關。文獻上認為不外乎是開刀或肺癌改變了咳嗽敏感性接受器的活性。但藉由心肺復健的訓練,病人皆能大幅減少咳嗽嚴重性。 肺癌復健ABCDE是什麼? 我們以一位病人為例,54歲王先生從事金融業,不抽菸、酗酒,喜歡登山運動。除了B型肝炎外無其他疾病,這些年來咳嗽有時會有白色痰液出現,因為喘而無法再登山。 2017年10月8日,他到地區醫院進行例行員工身體健康檢查,發現右下肺葉多顆結節,轉院至本醫學中心進一步檢查顯示是肺腺癌,而於同年12月7日入院手術。12月7日入院即會診復健科,先進行了術前衛教、呼吸咳嗽功能評估,及利用心肺功能運動試驗功能評估,區分王先生的開刀風險等級,並安排了術後依心肺功能等級決定的復健計劃,12月15日出院後也安排了3個月的門診復健計劃,而肺癌復健處方跟其他心肺復健一樣,我們簡單稱之為ABCDE復健處方。 術前心肺功能運動試驗功能評估。圖片來源:林克隆醫師提供 A(activity 活動): 住院期間的幫浦運動、肢體活動、加護病房早期下床、一般病房及出院後的行走訓練、有氧運動、四肢肌力與核心肌力訓練及胸廓與關節柔軟度訓練。 加護病房早期下床。圖片來源:林克隆醫師提供 B(breathing 呼吸訓練): 住院期間的腹式呼吸、誘發呼吸訓練、呼吸節律訓練、下肺葉擴張訓練。單一肺葉擴張訓練及深呼吸訓練。 呼吸訓練。圖片來源:林克隆醫師提供 利用吸氣壓力器來訓練呼吸肌肌力也是臨床常用方法,也可整合於身體核心肌力訓練中同時訓練。 呼吸壓力器整合於身體核心肌力訓練。圖片來源:林克隆醫師提供 C ( chest care 肺部清潔咳痰): 主要教導有效咳嗽、保護傷口的咳嗽、哈氣法、自我咳痰引流、循環式呼吸咳嗽整合技巧、姿勢引流、拍痰震動等、也可使用拍痰背心,我們於治療上也發現利用復健治療常用的雷射光治療照射也可有效的抑制咳嗽。 肺部清潔咳痰。圖片來源:林克隆醫師提供 D ( daily activity 日常活動): 鼓勵病人依據病況或復健處方配合居家活動,例如住院期會設計每天下床行走護理站次數,根據工作簡化、節能省力技巧安排日常工作,避免高溫潮濕下工作等職能復建原則。 E ( education 教育 ) : 病人得肺癌後的恐慌無助只有第一線照顧者才能理解,病人於復健過程中復健科醫師及治療師正好是最佳心靈輔助者,除了教導復健技巧及疾病預防戒菸外,規律的復健運動讓病人的焦慮憂鬱情形也大大減輕。 上述技巧住院期間可運用團體復健訓練模式,除了配合度更佳更能讓病人形成病友互助團體。 手術後肺癌病患進行團體胸腔手術後復健運動。圖片來源:林克隆醫師提供 王先生藉由積極全面的復健ABCDE,不僅順利回歸職場工作,也重拾了爬山娛樂,也許肺癌對他而言仍須再追蹤復發可能性,但現在的他可一點都不受疾病困擾,復健讓他能以最佳狀態去面對人生下一個挑戰。 (本文作者為高雄榮民總醫院復健醫學部主治醫師、台灣心肺復健醫學會學術委員會主委、教育部定副教授林克隆) 原文刊登於康健網站
癌症術後淋巴水腫 6方法復健不惡化
80多歲的徐媽媽多年前曾罹患過子宮頸癌,抗癌成功後,她在生活上依舊非常活躍。但從1年前開始,逐漸腫脹的右大腿讓她的行動越來越不方便,也影響穿著美觀,讓她不太想出門。 50多歲的沈太太是家庭主婦,1年前檢查出右側乳癌,因為發現得比較晚,在手術及放射治療後,仍需長期接受化學治療。然而,在手術半年後,她的右手臂開始腫脹、而且抬不高,不但影響生活,手臂不時傳來的痠痛也擾亂她的心情及睡眠。更糟糕的是,因為併發的蜂窩性組織炎,還讓她住院2次。 癌症相關的淋巴水腫 所謂的淋巴液是由微血管所溢出富含蛋白質的液體,這些液體原本是在我們的淋巴系統中循環,一旦循環失調,這些液體就會局部堆積造成水腫。 癌症相關的治療如淋巴摘除、放射治療甚至是藥物都有可能會造成淋巴系統的失調。最常見的癌症相關淋巴水腫是乳癌,根據不同的診斷標準其發生率大約在13~20%之間,而其中有四分之三的人在腋下淋巴摘除手術後3年內發生上肢淋巴水腫。 在下肢方面最常見的就是婦科癌症相關的淋巴水腫,其發生率約20%。此外,頭頸癌也會有頭頸淋巴水腫,但發生率不高,約3%。 淋巴水腫除了會影響肢體功能造成日常生活不便,還會增加感染的風險;另外,部分病人也會因為外觀或疼痛因素造成心理的壓力。 淋巴水腫的分級 淋巴水腫的嚴重度,除了依據國際淋巴學會按照「肢體的軟硬度」以及「抬高可恢復與否」來分級之外(見表一),臨床上也有按照肢體腫脹的程度以小於20%、20~40%以及大於40%等3個級距來分級。此外考量其對生理及功能的影響,還有肢體變形、關節活動度減少或日常生活能力受限就是嚴重的問題。 近年來,林口長庚紀念醫院鄭明輝教授結合臨床症狀、肢體腫脹程度以及淋巴造影等結果,提出新的淋巴水腫分級制度(見表二),對淋巴水腫病人的治療方式有更明確的建議,尤其是在手術治療方面。 表一 國際淋巴協會的水腫分級表 圖片來源:游東陽醫師提供 表二 淋巴水腫手術治療的分級量表 圖片來源:游東陽醫師提供 淋巴水腫的復健治療 抬高肢體:將患肢墊高增加靜脈回流,降低微血管的壓力進而減少淋巴液的產生,緩解肢體的腫脹及不適。壓力衣:利用外在壓力促使淋巴回流,患者應全日穿戴,建議備有兩套以交替清洗,每半年更換一次。若有淋巴滲漏或是嚴重周邊動脈阻塞,則不建議使用。間歇充氣加壓循環機:藉由空氣幫浦使塑膠套筒充氣,壓迫中間的肢體以降低微血管血量來減少淋巴的產生;另外透過多腔室由遠至近的充氣可產生蠕動按摩的效果。改良式多層次淋巴水腫繃紮:利用繃帶將壓力平均地散布在患肢周圍,並以末梢較窄而近端較寬的方式包紮,增加肢體末稍壓力,促進淋巴液回流。包紮原則上可維持24小時。包紮時須注意觀察肢體變化,若有疼痛不適,末稍指端出現藍黑色、變冷或麻木感,則須去除繃帶。徒手淋巴引流:主要運用特殊按摩皮膚的手法產生牽引作用,增加組織間隙的壓力,再透過輕微的橫向壓力刺激淋巴導管的收縮,促進淋巴液回流。運動治療:運動可以維持身體良好功能、保持肢體活動度和全身的活力,所有淋巴水腫病人都建議適當運動。運動時應穿戴壓力衣或使用繃帶包紮,同時應採循序漸進之運動模式,從低強度開始,勿讓運動後產生肢體疼痛。 圖片來源:游東陽醫師提供 不同程度的淋巴水腫 治療策略也不同 第一級淋巴水腫的復健治療效果最佳,有6~8成的病人腫脹感或疼痛會有改善。而對於第二級以上的淋巴水腫,復健治療就只能減輕或控制水腫的惡化(減少約33~68%水腫的體積),不過在肢體功能以及蜂窩性組織炎的預防上還是有很好的效果。 徐媽媽以及沈太太都是中度淋巴水腫,經過了半年積極的復健治療,雖然她們的肢體仍有腫脹,但是徐媽媽已經可以正常地行走,積極參與志工活動。而沈太太這半年間沒有再發生感染問題、也不會因為肢體疼痛影響睡眠,讓她更有信心繼續她的乳癌治療。 (本文作者為林口長庚紀念醫院復健科主治醫師游東陽 文章出處:《長庚醫訊》) 原文刊登於康健網站